Teil 1 dieser zweiteiligen Serie über Injektionstechniken beschreibt die Evidenzbasis und das Verfahren zur Verabreichung einer intramuskulären Injektion
Zusammenfassung
Der intramuskuläre Weg ermöglicht die schnelle Absorption von Arzneimitteln in den Kreislauf. Die Verwendung der richtigen Injektionstechnik und die Auswahl der richtigen Stelle minimieren das Risiko von Komplikationen. Dies ist Teil 1 einer zweiteiligen Serie über injektionstechniken. Teil 2 deckt den subkutanen Weg ab.,
Zitat: Shepherd E (2018) Injektionstechnik 1: Verabreichung von Medikamenten über den intramuskulären Weg. Pflegezeiten; 114: 8, 23-25.
Autorin: Eileen Shepherd ist klinische Redakteurin bei Nursing Times.,
- Dieser Artikel wurde doppelblind Peer reviewed
- Scrollen Sie nach unten, um den Artikel zu lesen, oder laden Sie hier ein druckfreundliches PDF herunter (wenn das PDF nicht vollständig heruntergeladen werden kann, versuchen Sie es bitte erneut mit einem anderen Browser)
- Lesen Sie Teil 2 dieser Serie hier
Einführung
Medikamente, die über den intramuskulären (IM) Weg verabreicht werden, werden in vaskuläres Muskelgewebe abgelagert, was eine schnelle Absorption in Lister, 2015; Ogston-Tuck, 2014).,
Zu den Komplikationen einer schlecht durchgeführten IM – Injektion gehören:
- Schmerzstrategien zur Verringerung sind in Feld 1 beschrieben;
- Blutung;
- Abszessbildung;
- Cellulitis;
- Muskelfibrose;
- Verletzungen von Nerven und Blutgefäßen (Klein, 2004);
- Unbeabsichtigter intravenöser (IV) Zugang.
Diese Komplikationen können vermieden werden, wenn die Injektionsstelle genau identifiziert und eine qualifizierte evidenzbasierte Technik verwendet wird (Greenway, 2014).
Feld 1.,der Patient
Quelle: Dougherty and Lister (2015)
Evidenzbasis
Das Verfahren zur IM-Injektion wurde in der Literatur ausführlich diskutiert, bedenken, dass Krankenschwestern immer noch veraltete und rituelle Praktiken in Bezug auf die Standortauswahl, das Zurücksaugen an der Spritze (Greenway, 2014) und die Hautreinigung durchführen.,
Standortauswahl
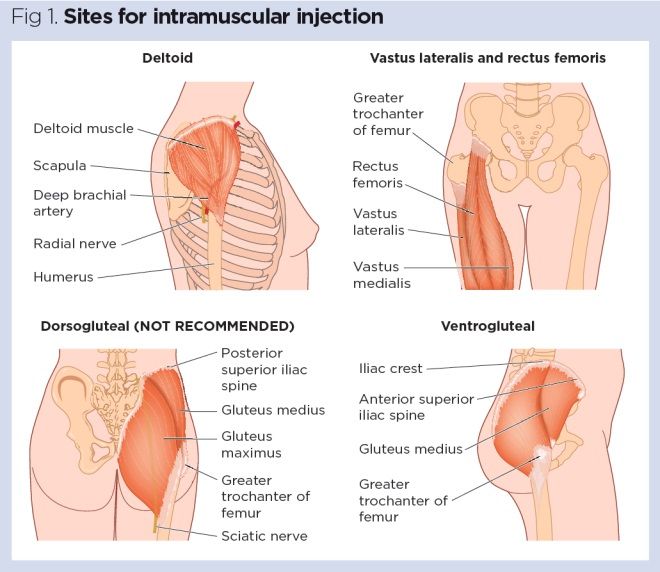
Für die IM-Verabreichung werden vier Muskelstellen empfohlen (Abb.1, Tabelle 1):
- Vastus lateralis;
- Rectus femoris
- Deltoid;
- Ventrogluteal.
Traditionell wurde der Muskel dorsogluteal (DG) für IM-Injektionen verwendet, aber dieser Muskel befindet sich in unmittelbarer Nähe zu einem großen Blutgefäß und Nerven, wobei eine Ischiasnervverletzung eine anerkannte Komplikation darstellt (Small, 2004)., Darüber hinaus kann die Arzneimittelabsorption aus dem DG-Muskel langsamer sein als an anderen Stellen, was zu einer Ansammlung von Arzneimitteln im Gewebe und dem Risiko einer Überdosierung führen kann (Malkin, 2008). Viele Patienten finden die Nutzung der DG-Website aufdringlich und zögern, sich auszuziehen, um Zugang zu dem entsprechenden Bereich zu erhalten. Aus diesen Gründen wird der DG-Muskel nicht mehr für IM-Injektionen empfohlen – trotzdem verwenden ihn viele Krankenschwestern weiterhin (Ogston-Tuck, 2014; Walsh und Brophy, 2011; Malkin, 2008).,

Nadeln
Sicherheitsnadeln sollten für IM-Injektionen verwendet werden, um das Risiko von Nadelstichverletzungen zu verringern (Health and Safety Executive, 2013).
Nadelgröße wird in Messgeräten (Durchmesser der Nadel) gemessen. Ein 21G wird häufig verwendet, aber die Auswahl hängt von der Viskosität der injizierten Flüssigkeit ab (Dougherty und Lister, 2015). Public Health England (2013) empfiehlt, 23G oder 25G-Nadel für IM-Impfstoffe.,
Nadeln müssen lang genug sein, um sicherzustellen, dass das Medikament in den Muskel injiziert wird; Länge hängt ab von:
- Muskelmasse;
- Patientengewicht;
- Menge an subkutanem Fett.
Frauen haben mehr Unterhautfett als Männer (Zaybak et al., 2007) und es muss überlegt werden, längere Nadeln für fettleibige Patienten zu verwenden. PHE (2013) empfiehlt, dass eine 25mm oder 38mm Nadel bei Erwachsenen verwendet wird.,
Traditionell wird Krankenschwestern beigebracht, einige Millimeter zwischen der Haut und der Nabe der Nadel zu lassen, falls die Nadel während der Injektion abbricht. Diese Praxis ist nicht evidenzbasiert, kann dazu führen, dass Medikamente in die subkutane Fettschicht abgegeben werden und ist mit modernen Einwegnadeln nicht mehr notwendig (Greenway, 2014).
Hautvorbereitung
Es gibt einige Debatten über die Verwendung von Alkohol-imprägnierten Tupfern zur Reinigung von Injektionsstellen., PHE (2013) legt nahe, dass, wenn ein Patient körperlich sauber und allgemein bei guter Gesundheit ist, ein Abstrich der Haut nicht erforderlich ist.
Bei älteren oder immungeschwächten Patienten kann eine Hautvorbereitung mit einem alkoholimprägnierten Tupfer empfohlen werden (70% Isopropylalkohol) (Dougherty und Lister, 2015). Folgen Sie der lokalen Politik.
Aspiration
Es ist gängige Praxis, eine Spritze nach dem Einführen der Nadel zurückzuziehen, um zu überprüfen, ob sie sich in einem Blutgefäß befindet., Während es wichtig ist, zu aspirieren, wenn die DG – Muskelstelle verwendet wird – wegen der Nähe zur Gesäßarterie -, ist es für andere IM-Injektionsstellen nicht erforderlich (PHE, 2013; Malkin, 2008).
Handschuhe
Die Weltgesundheitsorganisation (2010, 2009) gibt an, dass Handschuhe für dieses Verfahren nicht getragen werden müssen, wenn die Haut des Gesundheitspersonals und des Patienten intakt sind. Es wird auch darauf hingewiesen, dass Handschuhe nicht vor Nadelstichverletzungen schützen. Krankenschwestern müssen riskieren, einzelne Patienten zu bewerten (Royal College of Nursing, 2018) und sich der lokalen Richtlinien für den Handschuhgebrauch bewusst zu sein.,
Ausrüstung
- Nadeln – eine davon sollte ein sicherheitstechnisches Gerät sein;
- Spritze;
- Medikament zur Verabreichung;
- Arzneimittel-Verabreichungstabelle / Verschreibung;
- Empfänger oder Tablett zum Tragen des Arzneimittels;
- Sharps-Behälter.
Verfahren
- Erläutern Sie das Verfahren und erhalten Sie Zustimmung.
- Überprüfen Sie den Patienten, um die Privatsphäre während des Eingriffs zu gewährleisten.
- Überprüfen Sie vor der Verabreichung des Arzneimittels, ob der Patient Allergien hat.,
- Überprüfen Sie, ob die Verschreibung korrekt ist, indem Sie die „fünf Rechte“ der Arzneimittelverabreichung (Kasten 2) und die Richtlinien zur lokalen Arzneimittelverabreichung befolgen, um das Fehlerrisiko zu verringern.
- Hände waschen und trocknen, um das Infektionsrisiko zu verringern.
- Montieren Sie die Spritze und Nadel und ziehen Sie die erforderliche Menge des Arzneimittels aus der Ampulle. Einige Arzneimittel sind in Fertigspritzen erhältlich und die Anweisungen des Herstellers sollten befolgt werden.
- Luftblasen aus der Spritze verteilen.
- Nadel wechseln., Dadurch wird sichergestellt, dass die für die Injektion verwendete Nadel scharf ist, wodurch Schmerzen reduziert werden (Agac und Günes, 2011). Eine sicherheitstechnische Nadel sollte verwendet werden, da dies das Risiko von Sharps Verletzungen reduziert.
- Entsorgen Sie die gebrauchte Nadel in einem Sharps-Container gemäß den örtlichen Richtlinien.
- Legen Sie die gefüllte Spritze in ein Tablett und bringen Sie sie zusammen mit einem Sharps-Behälter zum Patienten, damit die verwendeten Sharps sofort nach dem Eingriff entsorgt werden können.
- Überprüfen Sie die Identität des Patienten gemäß den Richtlinien für das lokale Arzneimittelmanagement.,
- Positionieren Sie den Patienten bequem, wenn die Injektionsstelle freigelegt ist (Abb. Die Stelle wird durch die Beurteilung des Patienten, des Arzneimittels und des zu injizierenden Volumens beeinflusst (Tabelle 1) (Dougherty und Lister, 2015).
- Überprüfen Sie die Stelle auf Anzeichen von Ödemen, Infektionen oder Hautläsionen. Wenn eine davon vorhanden ist, wählen Sie eine andere Site aus.
- Hände waschen und trocknen.
- Wenn Handschuhe nach der Risikobewertung als notwendig erachtet werden, sollten diese angewendet werden.
- Stellen Sie sicher, dass die Haut sauber ist und befolgen Sie die lokalen Richtlinien zur Hautreinigung.,
- Wenn eine Hautreinigung als notwendig erachtet wird, 30 Sekunden mit Isopropylalkohol abtupfen und 30 Sekunden trocknen lassen (Dougherty und Lister, 2015).
- Informieren Sie den Patienten, dass Sie den Eingriff durchführen werden. Verwenden Sie bei Bedarf Ablenkungs-und Entspannungstechniken, um Schmerzen zu lindern (Kasten 1).
- Halten Sie die Spritze und Nadel in der dominanten Hand und strecken Sie die Haut mit der nicht dominanten Hand sanft um die Injektionsstelle. Dies verdrängt das Unterhautgewebe und hilft beim Nadeleintritt (Dougherty und Lister, 2015).,
- Eine Z-Track-Technik kann verwendet werden, um Backtracking und Leckage von der Injektionsstelle zu verhindern (Abb.
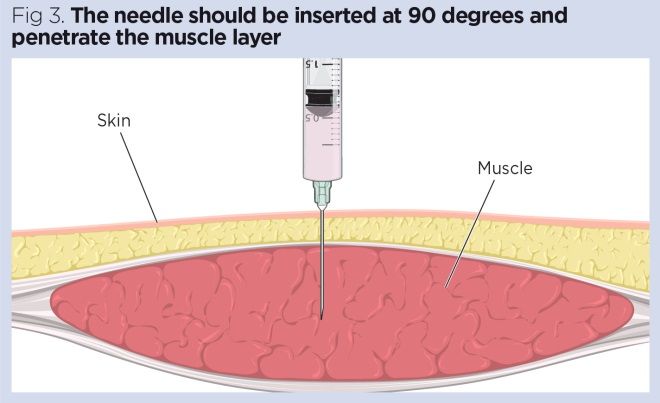
- Führen Sie die Nadel mit einer dart-ähnlichen Aktion in einem 90-Grad-Winkel ein. Dies verhindert ein versehentliches Absenken des Kolbens beim Einführen der Nadel (Malkin, 2008) (Abb.
- Aspiration zur Überprüfung, ob sich die Nadel in einem Blutgefäß befindet, ist normalerweise nicht erforderlich (PHE, 2013). Aspiration ist nur erforderlich, wenn die DG-Site verwendet wird, was nicht empfohlen wird (Greenway, 2014; Malkin, 2008).,
- Drücken Sie den Kolben langsam mit einer Geschwindigkeit von 1 ml/10 Sekunden; Dies unterstützt die Absorption des Arzneimittels und lindert Schmerzen (Dougherty und Lister, 2015).
- Warten Sie 10 Sekunden, damit das Medikament in das Gewebe diffundieren kann, und ziehen Sie dann die Nadel schnell zurück (Dougherty und Lister, 2015).
- Entsorgen Sie die Sharps gemäß den örtlichen Richtlinien direkt in den Sharps-Behälter und die Spritze.
- Sorgen Sie dafür, dass sich der Patient wohl fühlt und waschen Sie sich die Hände.,
- Notieren Sie die Verabreichung auf der Verschreibungstabelle sowie die Verabreichungsstelle, da wiederholte Injektionen an derselben Stelle zu Verhärtungen und Abszessen führen können.
- Überwachen Sie den Patienten auf Auswirkungen des verschriebenen Arzneimittels und Probleme mit der Injektionsstelle.
Feld 2., „Fünf Rechte von Arzneimitteln, Verwaltung
- Recht patient
- Recht Droge
- Rechte Zeit
- Recht Dosis
- Recht route

Dougherty L, Lister S (2015) The Royal Marsden Hospital Manual of Clinical Nursing Procedures. Oxford: Wiley-Blackwell.,
Greenway K (2014) Rituale in der Krankenpflege: die intramuskuläre Injektion. Journal of Clinical Nursing; 23: 23-24, 3583-3588.
Health and Safety Executive (2013) Gesundheit und Sicherheit (Scharfe Instrumente im Gesundheitswesen) Regulations 2013: Leitfaden für Arbeitgeber und Arbeitnehmer.
Malkin B (2008) Sind Techniken, die für die intramuskuläre Injektion basiert auf Forschungsergebnissen? Pflegezeiten; 104: 50/51, 48-51.
Ogston-Tuck S (2014) Intramuskuläre Injektionstechnik: ein evidenzbasierter Ansatz. Nursing Standard; 29: 4, 52-59.
die Öffentliche Gesundheit England (2013) Immunisierung Verfahren: Das Grüne Buch, Kapitel 4.,
Royal College of Nursing (2018) Tools of the Trade: Anleitung für das Gesundheitspersonal zur Verwendung von Handschuhen und zur Vorbeugung von Kontaktdermatitis.
Kleine SP (2004) zu Verhindern, Ischiasnerv Verletzung von intramuskulären Injektionen: Literatur. Journal of Advanced Nursing; 47: 3, 287-296.
Walsh L, Brophy K (2011) Personal von Krankenschwestern und Websites der Wahl für die Verabreichung von intramuskulären Injektion beim Erwachsenen Patienten in der akuten care setting. Journal of Advanced Nursing; 67: 5, 1034-1040.
Weltgesundheitsorganisation (2010) WHO Best Practices für Injektionen und verwandte Verfahren Toolkit.,
World Health Organization (2009), Guidelines on Hand Hygiene in Health Care.
Zaybak A et al (2007) Verhindert Fettleibigkeit, dass die Nadel bei intramuskulären Injektionen den Muskel erreicht? Journal of Advanced Nursing; 58: 6, 552-556.