Del 1 av denne to-del serien på teknikkene som beskriver kunnskapsgrunnlaget og prosedyre for å administrere en intramuskulær injeksjon
Abstrakt
intramuskulær rute tillater rask absorpsjon av narkotika i omløp. Bruker riktig injeksjonsteknikk og velge det riktige stedet vil minimere risikoen for komplikasjoner. Dette er del 1 av en to-del serien på teknikkene. Del 2 dekker subkutant rute.,
Sitat: Shepherd ‘ E (2018) injeksjonsteknikk 1: administrering av legemidler via intramuskulær rute. Sykepleie Ganger ; 114: 8, 23-25.
Forfatter: Eileen Shepherd er klinisk redaktør i Sykepleie Ganger.,
- Denne artikkelen har blitt dobbelt-blind fagfellevurdering
- Bla ned for å lese artikkelen eller laste ned en utskriftsvennlig PDF-format her (hvis PDF-filen ikke fullt laste ned vennligst prøv igjen med en annen nettleser)
- Les del 2 av denne serien her
Innledning
Medikamenter administreres ved intramuskulær (IM) rute er satt inn vaskulær muskel vev, som gir mulighet for rask absorpsjon i sirkulasjonen (Dougherty og Lister, 2015; Ogston-Tuck, 2014).,
Komplikasjoner av dårlig utført IM injeksjon er:
- Smerte – strategier for å redusere denne er skissert i Boks 1;
- Blødning;
- Abscess dannelse;
- Cellulitis;
- Muskel fibrose;
- Skader på nerver og blodkar (Små, 2004);
- Utilsiktet intravenøs (IV) få tilgang til.
Disse komplikasjoner kan unngås hvis området for vanninjeksjon er nøyaktig identifisert og en dyktig bevis-basert teknikk er brukt (Greenway, 2014).
i Boks 1.,pasienten
Kilde: Dougherty og Lister (2015)
kunnskapsgrunnlaget
prosedyren for IM injeksjon har vært diskutert mye i litteratur, men det er bekymring for at sykepleiere er fortsatt å utføre utdatert og rituelle praksis knyttet til nettstedet utvalget, aspirere tilbake på sprøyten (Greenway, 2014) og hud rensing.,
Nettstedet utvalget
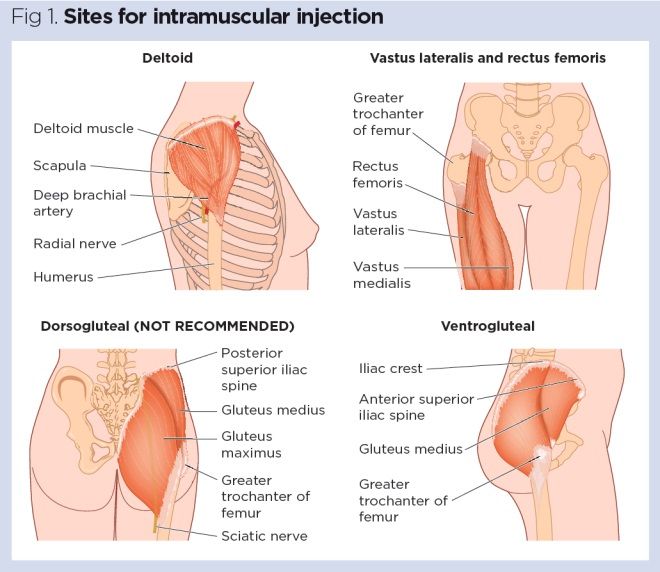
Fire muskel nettsteder er anbefalt for CHAT-administrasjon (Fig 1, Tabell 1):
- Vastus lateralis;
- Rectus femoris
- Deltoid;
- Ventrogluteal.
Tradisjonelt dorsogluteal (DG) muskel ble brukt for CHAT-injeksjoner, men denne muskelen er i umiddelbar nærhet til store blodårer og nerver, med hoftenervene skade en anerkjent komplikasjon (Små, 2004)., I tillegg, bedøve absorpsjon fra DG muskel kan være tregere enn andre steder, og dette kan føre til en oppbygging av stoff i vev og risikoen for overdose (Malkin, 2008). Mange pasienter opplever bruken av DG nettstedet påtrengende og kvier seg for å kle av seg for å gi tilgang til det aktuelle området. For disse grunner, DG muskel er ikke lenger anbefalt for CHAT-injeksjoner – på tross av dette, mange sykepleiere fortsette å bruke det (Ogston-Tuck,2014; Walsh og Brophy, 2011; Malkin, 2008).,

Nåler
Sikkerhet nåler bør brukes for CHAT-injeksjoner for å redusere risikoen for p-stick skade (Health and Safety Executive, 2013).
Nål størrelse er målt i måleinstrumenter (diameter på nålen). En 21 G er ofte brukt, men utvalget avhenger av viskositeten til væsken blir injisert (Dougherty og Lister, 2015). Offentlige Helse-England (2013) anbefaler 23G eller 25G nål for CHAT-vaksiner.,
Nåler må være lang nok til å sikre stoffet injiseres i muskel; lengde avhenger:
- muskelmasse;
- Pasientens vekt;
- Mengde underhudsfett.
Kvinner har mer underhudsfett enn menn (Zaybak et al, 2007) og vurdering behov for å være gitt til bruker lengre nåler for pasienter som er overvektige. PHE (2013) anbefaler at en 25mm eller 38mm nål brukes i voksne.,
sykepleiere Tradisjonelt har blitt lært opp til å la noen få millimeter mellom huden og hub av nålen i tilfelle nålen bryter under injeksjonen. Denne praksisen er ikke forskningsbasert, kan føre til medisiner for å bli levert i underhudsfett laget, og med moderne enkelt-bruker nåler, er ikke lenger nødvendig (Greenway, 2014).
Hud utarbeidelse
Det er noen debatt om bruk av alkohol-impregnert vattpinner til å rense injeksjonssteder., PHE (2013) foreslår at hvis en pasient er fysisk ren og generelt god helse, swabbing huden er ikke nødvendig.
I eldre eller immunsupprimerte pasienter, hud forberedelse ved hjelp av en alkohol-impregnert vattpinneprøver kan anbefales (70% isopropylalkohol) (Dougherty og Lister, 2015). Følg lokale retningslinjer.
Mål
Det er vanlig praksis å trekke tilbake på en sprøyte etter at nålen er satt inn for å sjekke om det er i en blodåre., Mens det er viktig å aspirer hvis DG muskel-område brukes, på grunn av nærhet til gluteal arterie – det er ikke nødvendig for andre CHAT-injeksjonssteder (PHE, 2013; Malkin, 2008).
Hansker
World Health Organization (2010, 2009) sier at hansker må ikke brukes for denne prosedyren hvis helsepersonell og pasientens hud er intakt. Det bemerker også at hansker beskytter ikke mot nål-stick skade. Sykepleiere trenger for å vurdere risiko individuelle pasienter (Royal College of Nursing, 2018) og være oppmerksom på lokale regler for glove bruk.,
Utstyr
- Nåler – en som skal være en sikkerhet-konstruert enhet;
- Sprøyte;
- Stoffet for administrasjon;
- Medisinene administrasjon kart/resept;
- Mottaker eller skuffen for å bære stoffet;
- Sharps beholderen.
Prosedyre
- Forklare prosedyren og få samtykke.
- Tv med pasienten for å sikre personvernet under prosedyren.
- Før drug administration, sjekk om pasienten har noen allergier.,
- Kontroller resept er riktig, følgende «fem-rettigheter’ drug administration (Boks 2) og lokale medisinene administrasjon politikk for å redusere risikoen for feil.
- Vask og tørk hendene for å redusere risikoen for infeksjon.
- Montere sprøyte og kanyle, og ta den nødvendige mengden av stoffet fra ampullen. Noen legemidler er tilgjengelige i pre-fylt sprøyter og produsentens anvisninger skal følges.
- Spre luftbobler fra sprøyten.
- Endre nålen., Dette vil sikre at nålen som brukes for injeksjon er skarpe, og dermed redusere smerte (Agac og Günes, 2011). En sikkerhets-konstruerte nålen bør brukes da dette reduserer risikoen for sharps skade.
- Kasser det brukte nål i en sharps container i henhold til lokale retningslinjer.
- Plasser fylt sprøyte i en skuff og ta det med til pasienten, sammen med en sharps bin så brukes sharps kan kastes umiddelbart etter inngrepet.
- Sjekk pasientens identitet, i henhold til lokale medisinene samlingsutvikling.,
- Posisjon pasienten komfortabelt med injeksjonsstedet synlige (Fig 1). Området er påvirket av vurderingen av pasienten, stoffet og volum for å bli injisert (Tabell 1) (Dougherty og Lister, 2015).
- Sjekk nettstedet for tegn på ødemer, infeksjon eller hud lesjoner. Hvis noen av disse er til stede, velger du et annet nettsted.
- Vask og tørk hendene.
- Hvis hansker er ansett som nødvendig, etter risikovurdering, disse skal brukes.
- Sikre at huden er ren og følg lokale retningslinjer på hud rensing.,
- Hvis huden rensing er ansett som nødvendig, vattpinneprøver for 30 sekunder med isopropyl-alkohol og la det tørke i 30 sekunder (Dougherty og Lister, 2015).
- Informere pasienten om at du kommer til å utføre prosedyren. Bruk distraksjon og avslapping teknikker for å redusere smerte hvis det er nødvendig (Boks 1).
- Hold sprøyten og kanylen i din dominerende hånd og forsiktig strekke huden rundt injeksjonsstedet ved hjelp av ikke-dominerende hånd. Dette vil forskyve subkutant vev og aids nål oppføring (Dougherty og Lister, 2015).,
- En Z-track teknikk kan brukes for å hindre backtracking og lekkasje fra injeksjonsstedet (Fig 2).
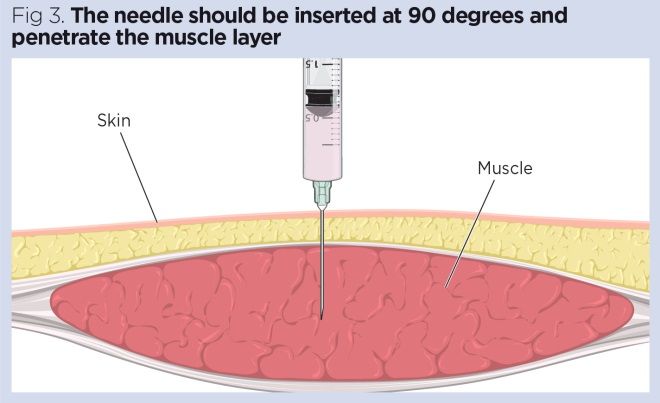
- Sett inn nålen i en 90-graders vinkel ved hjelp av en dart-aktig action. Dette hindrer utilsiktet depresjon av stempelet under innsetting av nålen (Malkin, 2008) (Fig 3).
- Aspirasjon for å sjekke om nål i en blodåre er vanligvis ikke nødvendig (PHE, 2013). Håpet er bare nødvendig når DG nettstedet er brukt, noe som ikke er anbefalt (Greenway, 2014; Malkin, 2008).,
- trykk Ned stempelet sakte, med en hastighet på 1ml/10 sekunder; dette aids absorpsjon av stoffet, og reduserer smerte (Dougherty og Lister, 2015).
- Vent i 10 sekunder for å la stoffet for å spre inn i vevet og trykk deretter raskt ta ut nålen (Dougherty og Lister, 2015).
- Kast sharps direkte inn i sharps bin og sprøyte i henhold til lokale retningslinjer.
- Sikre pasienten er komfortable og vask hendene.,
- spill inn administrasjonen på resept diagram, samt administrasjon nettstedet som gjentatte injeksjoner i samme område kan føre til forhardning og abscesser.
- Overvåke pasienten for eventuelle virkninger av foreskrevet medisin og problemer med injeksjonsstedet.
Boks 2., «Fem-rettigheter’ av legemidler administrasjonen
- Høyre pasienten
- Høyre bedøve
- Rett tid
- Riktig dose
- Høyre rute

Dougherty L, Lister S (2015) The Royal Marsden Hospital Brukerhåndbok i Klinisk Sykepleie Prosedyrer. Oxford: Wiley-Blackwall.,
Greenway K (2014) Ritualer i sykepleie: intramuskulær injeksjon. Journal of Clinical Nursing; 23: 23-24, 3583-3588.
Helse-og Safety Executive (2013) Helse og Sikkerhet (Skarpe Instrumenter i Helsevesenet) Forskrift 2013: Veiledning for Arbeidsgivere og Arbeidstakere.
Malkin B (2008) Er teknikker som brukes for intramuskulær injeksjon basert på forskning bevis? Sykepleie Ganger; 104: 50/51, 48-51.
Ogston-Tuck S (2014) Intramuskulær injeksjon teknikk: en kunnskapsbasert tilnærming. Pleie-Standard; 29: 4, 52-59.
Public Health i England (2013) Vaksinasjon Prosedyrer: Den Grønne Bok, Kapittel 4.,
Royal College of Nursing (2018) Verktøy av Handelen: Veiledning for helsepersonell om Hanske Bruk og Forebygging av kontakteksem.
Små SP (2004) å Forebygge hoftenervene skade fra intramuskulær injeksjon: litteraturgjennomgang. Journal of Advanced Nursing; 47: 3, 287-296.
Walsh L, Brophy K (2011) Ansatte sykepleiere nettsteder over valg for administrasjon av intramuskulær injeksjon til voksne pasienter i akutt pleie-innstillingen. Journal of Advanced Nursing; 67: 5, 1034-1040.
World Health Organization (2010) SOM Beste Praksis for Injeksjoner og Relaterte Prosedyrer Toolkit.,
World Health Organization (2009) SOM Retningslinjer for håndhygiene i helsevesenet.
Zaybak A et al (2007) Har fedme hindre at nålen fra å nå muskel i intramuskulær injeksjoner? Journal of Advanced Nursing; 58: 6, 552-556.