Parte 1 desta série de duas partes sobre técnicas de injeção descreve a base de evidência e de procedimento para a administração de uma injeção intramuscular
Resumo
intramuscular rota permite a rápida absorção da droga em circulação. A utilização da técnica de injecção correcta e a selecção do local correcto minimizarão o risco de complicações. Esta é a parte 1 de uma série de duas partes sobre técnicas de injecção. A parte 2 cobre a via subcutânea.,citação: Shepherd e (2018) técnica de injecção 1: administração de fármacos por via intramuscular. Tempos De Enfermagem; 114: 8, 23-25.Autor: Eileen Shepherd é editora clínica em Nursing Times.,
- Este artigo foi double-blind peer reviewed
- Role para baixo para ler o artigo ou download de uma impressão em PDF aqui (se o PDF falha totalmente download, por favor, tente novamente usando outro navegador)
- Leia a parte 2 desta série aqui
Introdução
as Drogas administradas por via intramuscular (IM) rota são depositados na vascular do tecido muscular, o que permite uma rápida absorção para a circulação (Dougherty e Lister, 2015; Ogston-Tuck, 2014).,
Complicações do mal executada injeção IM incluem:
- Dor – estratégias para reduzir isso são descritas na Caixa 1;
- Sangramento;
- a formação de Abscesso;
- a Celulite;
- fibrose Muscular;
- Lesões aos nervos e vasos sanguíneos (Small, 2004);
- Inadvertida intravenosa (IV) de acesso.estas complicações podem ser evitadas se o local de injecção for identificado com precisão e se for utilizada uma técnica qualificada baseada em provas (Greenway, 2014).caixa 1.,o paciente
- Posicionar o paciente de modo a que os músculos estão relaxados
- Use distração
- Inserir e remover a agulha suavemente e rapidamente
- Segure a seringa estável durante o procedimento
- Injetar a medicação lentamente, mas de forma suave
Fonte: Dougherty e Lister (2015)
Evidência da base de dados
O procedimento para injeção IM tem sido amplamente discutidos na literatura, mas há preocupações de que os enfermeiros ainda estão realizando desatualizado e ritualística práticas relacionadas com a selecção do local, a aspiração de voltar a seringa (Greenway, 2014) e limpeza de pele.,
seleção de Sites
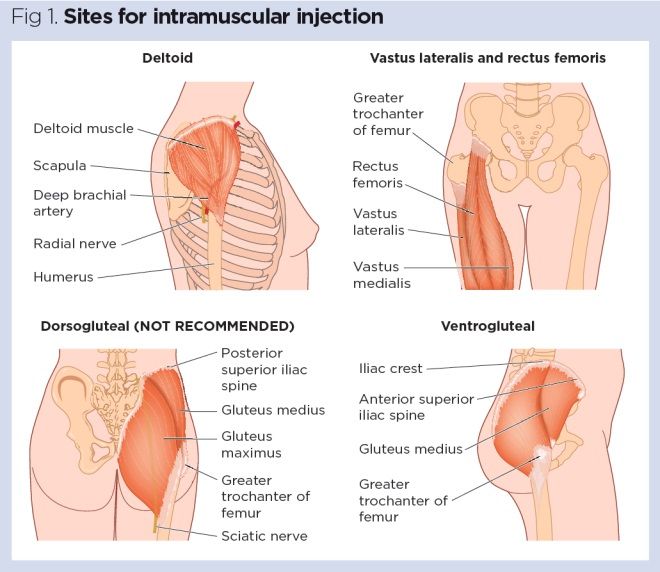
Quatro muscular sites são recomendados para administração IM (figura 1, Tabela 1):
- Vastus cutaneus;
- Recto femoral
- Deltóide;
- Ventrogluteal.
tradicionalmente, o músculo dorsogluteal (DG) foi utilizado para injecções IM, mas este músculo está muito próximo de um vaso sanguíneo e nervos principais, com lesão do nervo ciático uma complicação reconhecida (pequena, 2004)., Além disso, a absorção do fármaco a partir do músculo DG pode ser mais lenta do que outros locais, o que pode levar a uma acumulação de medicamentos nos tecidos e risco de sobredosagem (Malkin, 2008). Muitos doentes consideram a utilização do sítio da DG intrusiva e estão relutantes em despir-se para dar acesso à área relevante. Por estas razões, o músculo da DG já não é recomendado para injeções IM – apesar disso,muitas enfermeiras continuam a usá-lo (Ogston-Tuck, 2014; Walsh e Brophy, 2011; Malkin, 2008).,

o tamanho da agulha é medido em medidores (diâmetro da agulha). Um 21G é comumente usado, mas a seleção depende da viscosidade do líquido que está sendo injetado (Dougherty e Lister, 2015). Public Health England (2013) recommends 23G or 25G needle for IM vaccines.,as agulhas têm de ser suficientemente longas para assegurar que o medicamento é injectado no músculo; o comprimento depende de:
- massa muscular;
peso do doente; quantidade de gordura subcutânea.as mulheres têm mais gordura subcutânea do que os homens (Zaybak et al, 2007) e deve considerar-se a utilização de agulhas mais longas em doentes obesos. PHE (2013) recomenda que uma agulha de 25mm ou 38mm seja usada em adultos.,
Tradicionalmente, os enfermeiros foram ensinados a deixar alguns milímetros entre a pele e o centro da agulha em caso de que a agulha se rompe durante a injeção. Esta prática não é baseada em evidências, pode fazer com que a medicação seja entregue na camada de gordura subcutânea e, com as modernas agulhas de uso único, não é mais necessário (Greenway, 2014).
preparação da pele
há algum debate sobre a utilização de toalhetes impregnados de álcool para limpeza dos locais de injecção., PHE (2013) sugere que, se um paciente está fisicamente limpo e geralmente de boa saúde, a lavagem da pele não é necessária.em doentes mais velhos ou imunocomprometidos, pode ser recomendada uma preparação cutânea utilizando um toalhete impregnado de álcool (70% de álcool isopropílico) (Dougherty e Lister, 2015). Siga a Política local.aspiração
peso do doente; quantidade de gordura subcutânea.as mulheres têm mais gordura subcutânea do que os homens (Zaybak et al, 2007) e deve considerar-se a utilização de agulhas mais longas em doentes obesos. PHE (2013) recomenda que uma agulha de 25mm ou 38mm seja usada em adultos.,
Tradicionalmente, os enfermeiros foram ensinados a deixar alguns milímetros entre a pele e o centro da agulha em caso de que a agulha se rompe durante a injeção. Esta prática não é baseada em evidências, pode fazer com que a medicação seja entregue na camada de gordura subcutânea e, com as modernas agulhas de uso único, não é mais necessário (Greenway, 2014).
preparação da pele
há algum debate sobre a utilização de toalhetes impregnados de álcool para limpeza dos locais de injecção., PHE (2013) sugere que, se um paciente está fisicamente limpo e geralmente de boa saúde, a lavagem da pele não é necessária.em doentes mais velhos ou imunocomprometidos, pode ser recomendada uma preparação cutânea utilizando um toalhete impregnado de álcool (70% de álcool isopropílico) (Dougherty e Lister, 2015). Siga a Política local.aspiração
aspiração
é prática corrente retirar uma seringa após a inserção da agulha para verificar se esta se encontra num vaso sanguíneo., Embora seja importante aspirar se o local do músculo DG for utilizado – devido à proximidade da artéria glútea – não é necessário para outros locais de injecção IM (PHE, 2013; Malkin, 2008).a Organização Mundial de Saúde (2010, 2009) afirma que as luvas não precisam ser usadas para este procedimento se a pele do trabalhador da saúde e do paciente estão intactas. Observa também que as luvas não protegem contra ferimentos provocados por agulhas. Os enfermeiros precisam avaliar o risco de pacientes individuais (Royal College of Nursing, 2018) e estar cientes das políticas locais para o uso de luvas.,
equipamento
- agulhas-uma das quais deve ser um dispositivo de engenharia de segurança;
- Screen the patient to ensure privacy during the procedure.antes da administração do medicamento, verifique se o doente tem alergias.,verifique se a prescrição está correcta, na sequência dos “cinco direitos” da administração de medicamentos (caixa 2) e da política local de administração de medicamentos para reduzir o risco de erro.lavar e secar as mãos para reduzir o risco de infecção.Reúna a seringa e a agulha e retire a quantidade necessária de medicamento da ampola. Alguns medicamentos estão disponíveis em seringas pré-cheias e as instruções do fabricante devem ser seguidas.dispersar bolhas de ar da seringa.mude a agulha., Ao fazê-lo, assegurará que a agulha utilizada para a injecção é afiada, reduzindo assim a dor (Agac e Günes, 2011). Deve utilizar-se uma agulha de engenharia de segurança, uma vez que esta reduz o risco de ferimentos graves.elimine a agulha usada num recipiente apropriado, de acordo com as políticas locais.coloque a seringa cheia num tabuleiro e leve-a ao doente, juntamente com uma caixa de agulhas, para que as agulhas usadas possam ser eliminadas imediatamente após o procedimento.Verifique a identidade do doente, de acordo com a Política local de gestão de medicamentos.,Posicione o doente confortavelmente com o local de injecção exposto (Fig. 1). O local é influenciado pela avaliação do paciente, do medicamento e do volume a ser injetado (Tabela 1) (Dougherty e Lister, 2015).verifique no local se há sinais de edema, infecção ou lesões cutâneas. Se algum destes estiver presente, selecione um site diferente.lavar e secar as mãos.se forem consideradas necessárias luvas, após a avaliação do risco, estas devem ser aplicadas.assegure-se de que a pele está limpa e siga a Política local de limpeza da pele.,se a limpeza da pele for considerada necessária, esfregue durante 30 segundos com álcool isopropílico e deixe secar durante 30 segundos (Dougherty e Lister, 2015).informe o doente que vai realizar o procedimento. Utilizar técnicas de distracção e de relaxamento para reduzir a dor, se necessário (caixa 1).segure a seringa e a agulha na sua mão dominante e estique suavemente a pele em torno do local da injecção utilizando a mão não dominante. Isto desloca a entrada do tecido subcutâneo e da agulha da SIDA (Dougherty e Lister, 2015).,
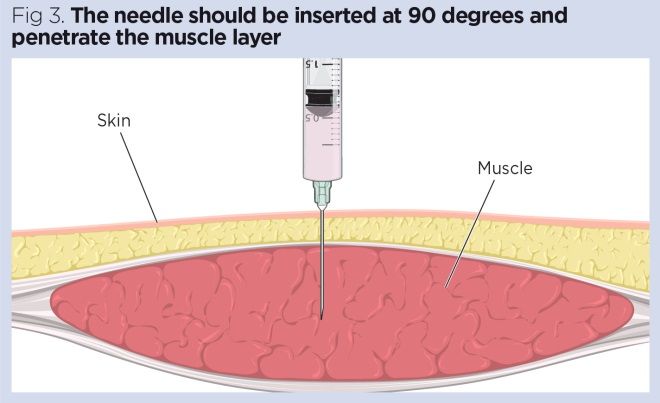
- pode utilizar-se uma técnica de Via Z para evitar retracção e fuga do local de injecção (Fig. 2).insira a agulha num ângulo de 90º usando um dardo. Isto evita a depressão acidental do êmbolo durante a inserção da agulha (Malkin, 2008) (Fig. 3).aspiração para verificar se a agulha está num vaso sanguíneo não é normalmente necessário (PHE, 2013). A aspiração só é necessária quando o site da DG é utilizado, o que não é recomendado (Greenway, 2014; Malkin, 2008).,pressione lentamente o êmbolo a uma velocidade de 1 ml / 10 segundos; isto ajuda a absorção da droga e reduz a dor (Dougherty e Lister, 2015).espere 10 segundos para que a droga se difunda no tecido e depois retire rapidamente a agulha (Dougherty e Lister, 2015).eliminar os objectos cortantes directamente para o recipiente e a seringa de acordo com as políticas locais.assegure-se de que o doente está confortável e lave as suas mãos.,a administração de injecções repetidas no mesmo local pode levar a endurecimento e abcessos.Monitorize o doente para detectar quaisquer efeitos do medicamento prescrito e quaisquer problemas no local da injecção.caixa 2., “Cinco dos direitos de medicamentos de administração
- Direito do paciente
- Direito de drogas
- Direito de hora
- Direito dose
- Direito de rota

 Ağaç E, Güneş UY (2011) Efeito sobre a dor de mudar a agulha antes da administração de medicamentos por via intramuscular: um estudo controlado randomizado. Journal of Advanced Nursing; 67: 3, 563-568.Dougherty L, Lister S (2015) The Royal Marsden Hospital Manual of Clinical Nursing Procedures. Oxford: Wiley-Blackwell.,Greenway K (2014) Rituals in nursing: intramuscular injection. Journal of Clinical Nursing; 23: 23-24, 3583-3588.
Ağaç E, Güneş UY (2011) Efeito sobre a dor de mudar a agulha antes da administração de medicamentos por via intramuscular: um estudo controlado randomizado. Journal of Advanced Nursing; 67: 3, 563-568.Dougherty L, Lister S (2015) The Royal Marsden Hospital Manual of Clinical Nursing Procedures. Oxford: Wiley-Blackwell.,Greenway K (2014) Rituals in nursing: intramuscular injection. Journal of Clinical Nursing; 23: 23-24, 3583-3588.
Health and Safety Executive (2013) Health and Safety (Sharp Instruments in Healthcare) Regulations 2013: Guidance for Employers and Employees.Malkin B (2008) são técnicas usadas para injeção intramuscular com base em evidências de pesquisa? Tempo De Enfermagem; 104: 50/51, 48-51.Ogston-Tuck S (2014) Intramuscular injection technique: an evidence-based approach. Enfermagem Padrão; 29: 4, 52-59.
Public Health England (2013) Immunisation Procedures: The Green Book, Chapter 4.,
Royal College of Nursing (2018) Tools of the Trade: Guidance for Health Care Staff on Glove Use and the Prevention of Contact dermatite.
Small SP (2004) Preventing sciatic nerve injeção intramuscular: literature review. Journal of Advanced Nursing; 47: 3, 287-296.Walsh L, Brophy K (2011) Staff nurses’ sites of choice for administering intramuscular injection to adult patients in the acute care setting. Journal of Advanced Nursing; 67: 5, 1034-1040.
World Health Organization (2010) WHO Best Practices for Injections and Related Procedures Toolkit.,
World Health Organization (2009) WHO Guidelines on Hand Hygiene in Health Care.Zaybak A et al (2007) a obesidade impede a agulha de atingir o músculo através de injecções intramusculares? Journal of Advanced Nursing; 58: 6, 552-556.
seringa; medicamento para administração;carta de Administração de medicamentos/prescrição; receptor ou bandeja para transporte do medicamento;recipiente para Sharps.explicar o procedimento e obter o consentimento.