upptäckten av immunoglobulin G (IgG) antikroppar mot proteiner på nervcellsytor har uppfattats som ett stort framsteg och till och med ett genombrott i neurologi. De första specifika antikropparna som hittills har relevans och giltighet är de mot N-metyl-D-aspartat-receptorn (NMDAR) . Dessa följdes av dem mot leucinrikt gliom inaktiverat protein 1 (LGI1) , kontaktinrelaterat protein-2 (CASPR2) och andra., Dessa nya” ytantikroppar ” diagnostiseras genom att inkubera utspätt serum eller outspädd (eller mildt utspädd) cerebrospinalvätska (CSF) med human embryonal njure (HEK) celler som transfekteras med antigener av intresse . Bindningen av antikroppar visualiseras av en sekundär anti-human IgG-antikropp kopplad till ett färgämne som kan visualiseras under mikroskopet.,
kombinationen av fyra egenskaper gör dessa autoantikroppar så värdefulla:
-
deras syndrom specificitet,
-
deras patogenetiska förklarande effekt,
-
den ofta goda behandlingsbarheten hos de associerade autoimmuna centrala nervsystemet (CNS) syndrom
-
indikationen på den underliggande tumörsannolikten (paraneoplastiska syndrom).
initialt hittades dessa antikroppar hos vuxna. Det blev snabbt klart att de också förekommer i barndomen och är viktiga där ., För alla åldersgrupper har det under de senaste åren visat sig att antikroppsdetekteringsmetoderna har en bra känslighet. Diagnostiska problem är huvudsakligen relaterade till specificitet av antikroppsdiagnostik. Till exempel är specificiteten av antikroppar av immunoglobulin klasser IgA och IgM för neurologiska syndrom tveksamt. För närvarande bör inga diagnoser baseras på detektering av IgA-eller IgM-antikroppar . En annan fråga är minsta antikroppstitrar för meningsfulla diagnoser., För CASPR2 IgG-antikroppar är endast antikroppar vid en minsta serumtiternivå av 1:128 (eller antikroppar vid någon titer i CSF) specifika för diagnos av autoimmun encefalit . Validering och tolkning av positiva antikroppsfynd baserade på klinisk presentation är av stor betydelse för att undvika falskt positiva fynd.
listan över potentiellt relevanta antikroppar som är kända idag kanske ännu inte är fullständiga, eftersom fältet fortfarande är ungt och det finns fortfarande rapporter om nya föreningar från neuropediatrisk åldersgrupp ., Nyligen publicerade kliniska diagnostiska kriterier för autoimmuna encefalitider är till stor hjälp för att identifiera kandidater för antikroppstestning och för att kontrollera relevansen av ett antikroppsfynd. Kriterierna bör, som författarna till Positionsdokumentet säger i avsnittet ”allmän räckvidd och mål”, användas med försiktighet hos patienter < 5 år eftersom klinisk presentation kan vara annorlunda i detta åldersgrupp .,
förutom autoimmun encefalit, som i första hand påverkar den grå substansen i CNS, kan demyeliniserande sjukdomar också belysas med hjälp av autoantikroppar. Barn och ungdomar som uppvisar akut disseminerad encefalomyelit (ADEM), myelit eller optisk neurit har ofta antikroppar mot myelinoligodendrocytiskt glykoprotein (MOG). Den mest känsliga och specifika metoden för att detektera dessa antikroppar är användningen av levande MOG-transfekterade HEK-celler. En sådan levande cellanalys är överlägsen en kommersiell fast cellanalys ., MOG-antikroppar förutsäger ett bra svar på immunterapi .
den befintliga fallserien visar korrelationerna mellan syndromiska presentationer och antikroppar som ges i den övre delen av Tabell 1. För en översyn av autoimmuna encefalitider i det pediatriska åldersintervallet, se .
i följande diskuteras nuvarande kunskaper och nya utmaningar vid diagnostisk och terapeutisk hantering av pediatriska patienter med (misstänkt) autoimmun encefalit:
-
vilka patienter ska utvärderas avseende en potentiell autoimmun encefalit?
-
hur man gör en lämplig work-up av sådana patienter? Hur ofta är vilka antikroppar i barnpopulationen?,
-
hur man behandlar patienter med diagnos av autoimmun encefalit?
patienter misstänkta för autoimmun encefalit
en viktig egenskap hos autoimmuna encefalit är den subakuta utvecklingen av annars ovanliga kombinationer av neurologiska, kognitiva och psykiatriska symptom. De viktigaste parakliniska egenskaperna är encefalitisk magnetisk resonansbildning (Mr) lesioner eller en inflammatorisk CSF. Graus-kriterierna använder sig av dessa egenskaper i sin inledande kategori av ”möjlig autoimmun encefalit” (Tabell 2)., Denna användbara definition som utvecklats inom vuxen neurologi kan vanligtvis tillämpas på ungdomar men är inte alltid fullt tillräcklig hos barn < 5 år, eftersom deras presentation kan skilja sig: vissa unga fall förekommer utan hela spektrumet av symtom (så att aspekten av den ovan nämnda ”ovanliga symptomkombinationen” inte är uppenbar); i andra fall observeras inte de dominerande egenskaperna hos vuxna (t. ex. den massiva arteriella hypertensionen hos små barn med Morvan syndrom och CASPR2-antikroppar)., Det är därför fortfarande en utmaning för klinisk erfarenhet som ska ytterligare utvärdera för misstänkt autoimmun encefalit.
arbetsuppbyggnad av barn och ungdomar med misstänkt autoimmun encefalit
MR-och CSF-diagnostik är oumbärliga hos barn och ungdomar med misstänkt autoimmun encefalit. Å ena sidan hjälper de till att identifiera differentialdiagnoser (t. ex., infektionssjukdomar encephalitides), å andra sidan, de kan stärka misstankar (t ex, genom att visa på det typiska bilaterala mediotemporal T2/FLAIR signal ökning av limbiska encefalit eller identifiera autoantikroppar i CSF, vilket är avgörande för NMDAR antikroppar). Det centrala diagnostiska steget är testet för neurala antikroppar. I de flesta laboratorier görs detta idag med hjälp av en paneldiagnostik. ”Biochips” som innehåller flera fält med olika transfekterade HEK-celler tillåter testning för ett brett spektrum av ytantikroppsreaktiviteter i en körning ., Dessutom appliceras immunoblots innehållande onkoneurala antigener. Anledningen är att pediatriska patienter ibland kan hysa påkoneurala antikroppar, t. ex .hu-antikroppar i närvaro av ett neuroblastom. Helst appliceras en vävnadsbaserad analys (vanligtvis en sektion av gnagarhjärnan) parallellt för att identifiera mindre vanliga eller potentiellt nya antikroppar mot ytantigener genom en neuropilfärgning .
en vanlig fråga är om ett serum, en CSF eller en serum-CSF-parundersökning rekommenderas., Orsaker till potentiellt begränsa testmaterialen är nöd för patienterna genom en lumbalpunktion och de lägre kostnaderna om endast en i stället för två material studeras. Under de senaste åren har internationella myndigheter från olika institutioner enhetligt rekommenderat samtidig testning av CSF och serum i fall av misstänkt autoimmun encefalit, se t .ex… Den främsta orsaken är att i vissa fall är antikropparna detekterbara endast i ett av de två materialen., Till exempel finns inte NMDAR-antikroppar alltid i serum; i motsats till lgi1 eller MOG-antikroppar finns inte alltid i CSF . Undantag från den allmänna rekommendationen att testa CSF-serumpar kan vara tjejer med encefalopati som tyder på anti-NMDAR-encefalit eller postherpess autoimmun encefalit. Båda kan ofta slutligen diagnostiseras genom testning för NMDAR-antikroppar i CSF endast så att CSF kan vara tillräcklig. Den kliniska presentationen är emellertid ofta tvetydig, eller en patient kan ha andra antikroppar förutom NMDAR-antikroppar., Ett exempel är antikroppar mot MOG vid överlappningar av anti-NMDAR encefalit med demyeliniserande störningar . Vissa patienter med encefalit definieras av antikroppar mot γ-aminosmörsyra-En receptor (GABAAR) kan se ut som patienter med anti-NMDAR encefalit. De skulle upptäckas i bästa fall med en fördröjning om initialt endast ett NMDAR-antikroppstest gjordes. I denna situation skulle den korrekta antikroppen endast identifieras genom att använda en biochip tillsammans med en vävnadsbaserad analys., Anledningen är att GABAAR-transfekterade HEK-celler ännu inte är regelbundet tillgängliga som en del av biochips men kan lätt misstänkas på den vävnadsbaserade analysen och bekräftas i ett forskningslaboratorium.
frekvensen av positiva resultat under rutindiagnostik i antikroppslaboratoriet i Epilepsicentret Bethel med hjälp av en bred panel för neurala antikroppar från 2011 till 2015 visas i Fig. 1. Figur 2 visar åldersfördelningen för de fyra vanligaste antikropparna., En översikt (mot NMDAR, LGI1, CASPR2, den AMPAR1/2, GABABR, den GlyR, GAD65, Hu, Yo, Ri, CV2, amphiphysin, Ma2 och Sox1) över antikroppar, och relaterade syndrom kan hittas i Tabell 3.
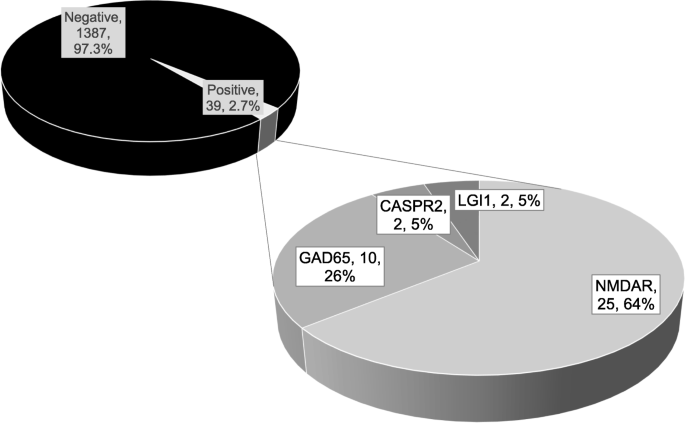
frekvens av positiva resultat från testning av 1426 patienter < 18 år under åren 2011-2015 i Antikroppslaboratoriet i Epilepsicentret Bethel. För varje patient inkluderades endast de tidigaste proven., Absoluta tal och procentsatser anges i etiketterna
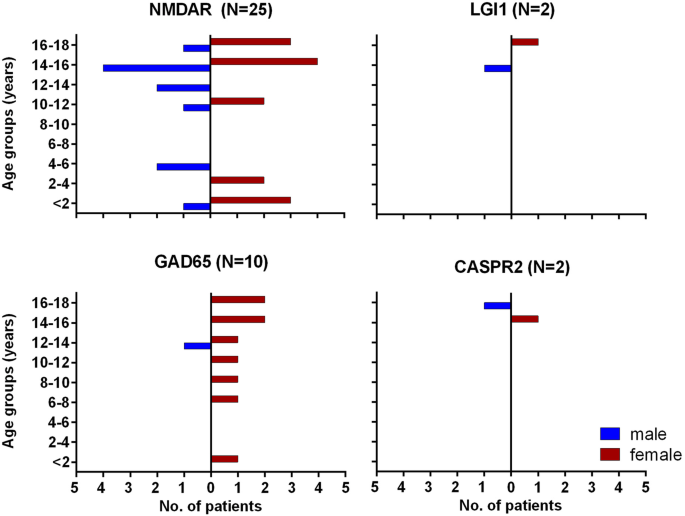
ålder och könsfördelning av antikroppspositiva patienter. Män: blå; kvinnor: röd. Patienterna med GAD65-antikroppar är övervägande kvinnliga, medan förhållandet i de andra grupperna är lika, även med NMDAR-antikroppar (56% hona). Endast en flicka (4% av alla patienter med NMDAR-antikroppar) hade paraneoplastisk sjukdom med ett ovariellt teratom., Siffrorna i en ny kinesisk pediatrisk studie var: 61% kvinnor (n = 54), ett fall med ovariellt teratom (1,1%) . En pediatrisk serie från USA (N = 32) hade olika resultat: författarna fann 81% kvinnliga patienter och 25% paraneoplastiska fall ., One reason seems to be that African-American patients particularly frequently have paraneoplastic anti-NMDAR encephalitis
An additional note is required for MOG antibodies., Två aspekter måste beaktas här: dessa antikroppar detekteras inte tillförlitligt av fasta celler och kräver levande cellanalyser för optimala resultat.därför skulle någon biochip-teknik som innefattar MOG-celler vara suboptimal för detektering. För det andra har MOG-antikroppar traditionellt kopplats till demyeliniserande sjukdom; det finns dock encefalitiska presentationer med anfall och neokortiska eller basala gangliskador men ingen vit materia demyelinering med högtiter MOG-antikroppar hos vuxna . Det är tänkbart att sådana fall hittills har varit underkända i den pediatriska befolkningen., Man kan preliminärt föreslå MOG antikroppsserum-testning genom en levande cellanalys i fall med en eller flera anfall plus neokortiska eller basala gangliskador och negativa resultat med neurala autoantikroppar på den vanliga biochippanelen.
behandling av barn och ungdomar med autoimmun encefalit
de flesta data finns på behandling av patienter med NMDAR-encefalit. Internationellt är det ingen skillnad i det terapeutiska tillvägagångssättet för barn / ungdomar och vuxna . Det vanliga systemet är det för en första linjens och en andra linjens immunterapimetod som beskrivs i Tabell 4., Detta koncept härleddes från den retrospektiva analysen av 105 patienter med den sjukdomen . Förutom immunterapi ges symptomatiska behandlingar mot anfall, agitation, autonoma problem och så vidare regelbundet; > 40% av patienterna kräver intensivvård . Underliggande tumörer (mestadels äggstocks teratomata) måste avlägsnas förutom immunterapi. Resultatet av anti-NMDAR encefalit är imponerande bra: 81% lever självständigt 2 år efter diagnos ., Mycket liknande resultat uppstod från en pediatrisk kohort: 84% av patienterna sades ha haft ”fullständig återhämtning” i en kinesisk serie . En viktig observation är att tidigare behandling och tidigare eskalering till andra linjens behandlingar är förknippade med bättre resultat hos barn . Myndigheterna rekommenderar eskalering till andra linjens behandling efter 10-14 dagar utan signifikant förbättring vid första linjens behandling, speciellt om patienterna är på intensivvården . Återfall är inte ovanliga. Återfallsfrekvensen hos barn som följdes upp i 1-5 år var 13,5%., Återfall är vanligtvis mildare än den ursprungliga sjukdomsepisoden och svarar ännu snabbare på immunologisk behandling .
senaste djurdata tyder på att NMDAR-antikroppar hos gravida mödrar kan passera placentan och kan orsaka neuropsykiatriska störningar hos sina avkommor .
från anti-NMDAR-encefalit har första linjens/andra linjens tillvägagångssätt utvidgats till encefalitider med andra antikroppar ., Eskalering behöver vanligtvis inte göras så snabbt som med NMDAR-antikroppar. Det har rekommenderats att observera effekten i 1 till 2 månader innan man går vidare till en andra linjens intervention . Patienter med LGI1 eller CASPR2 antikroppar brukar svara bra på immunterapi .
däremot antikroppar mot intracellulära antigener – oftast mot glutaminsyradekarboxylas 65 kDa (GAD65), sällan mot ett onconeural antigen -, portend ett mindre gynnsamt resultat. Vanligtvis tar dessa patienter en kronisk kurs., Det vanligaste scenariot är utvecklingen av farmakoresistent fokal epilepsi. Lyckligtvis försämras patienterna i många fall inte kroniskt . Det finns nästan inga rapporter om lyckade immunologiska behandlingar hos patienter med GAD65 antikroppar .
en öppen fråga är hur länge man ska vänta på effekten av full första linjens och andra linjens terapi. En stor retrospektiv serie visade ett ökande antal förbättrade patienter över 2 år. Detta var slutet på observationsperioden . Senare förbättringar är därför möjliga., Nyligen har medel som tocilizumab eller bortezomib förespråkats som tredje linjens terapier, särskilt för svår Anti-NMDAR encefalit. Stöd för detta kommer från fallstudier . Det är fortfarande öppet att diskutera hur stor påverkan av dessa nya agenter i immunologisk polyfarmacy var.
för Bickerstaff encefalit, en nyligen genomförd översyn som i de publicerade data ett bra svar på den dominerande tillämpningen av intravenösa immunoglobuliner (IVIG) följt av steroider och plasmautbyte om det behövs ., With MOG-antibodies, therapy is based on better studied conditions like neuromyelitis optica spectrum disease with aquaporin-4 antibodies. One uses corticosteroids, IVIG, immunosuppressants (like mycophenolate mofetil, azathioprine or methotrexate) and rituximab. All these interventions seem associated with a reduction in relapse rate .