deel 1 van deze tweedelige serie over injectietechnieken beschrijft de bewijsbasis en de procedure voor toediening van een intramusculaire injectie
Abstract
de intramusculaire route maakt een snelle absorptie van geneesmiddelen in de circulatie mogelijk. Door de juiste injectietechniek te gebruiken en de juiste plaats te kiezen, wordt het risico op complicaties tot een minimum beperkt. Dit is deel 1 van een tweedelige serie over injectietechnieken. Deel 2 behandelt de subcutane route.,
Citation: Shepherd E (2018) Injection technique 1: toediening van geneesmiddelen via de intramusculaire route. 114: 8, 23-25.
auteur: Eileen Shepherd is klinisch redacteur bij Nursing Times.,
- Dit artikel is dubbelblind peer reviewed
- Scroll naar beneden om het artikel te lezen of hier een printvriendelijke PDF te downloaden (als de PDF niet volledig kan worden gedownload, probeer het dan opnieuw met een andere browser)
- Lees hier deel 2 van deze serie
Inleiding
geneesmiddelen die via de intramusculaire (IM) route worden toegediend, worden gedeponeerd in het vaatspierweefsel, wat een snelle absorptie in de circulatie mogelijk maakt (Dougherty) en Lister, 2015; Ogston-Tuck, 2014).,
complicaties van slecht uitgevoerde I.m. injectie zijn onder meer:
- Pijnstrategieën om dit te verminderen worden beschreven in Kader 1;
- bloeding;
- abcesvorming;
- Cellulitis;
- Spierfibrose;
- Letsels aan zenuwen en bloedvaten (small, 2004);
- onbedoelde intraveneuze (IV) toegang.
deze complicaties kunnen worden vermeden als de injectieplaats nauwkeurig wordt geïdentificeerd en een vakkundige, op bewijs gebaseerde techniek wordt gebruikt (Greenway, 2014).
Kader 1.,de patiënt
bron: Dougherty and Lister (2015)
bewijsbasis
de procedure voor I.m. injectie is uitgebreid besproken in de literatuur, maar er zijn zorgen dat verpleegkundigen nog steeds verouderde en rituele praktijken uitvoeren met betrekking tot plaatsselectie, terugzuigen op de spuit (Greenway, 2014) en huidreiniging.,
locatieselectie
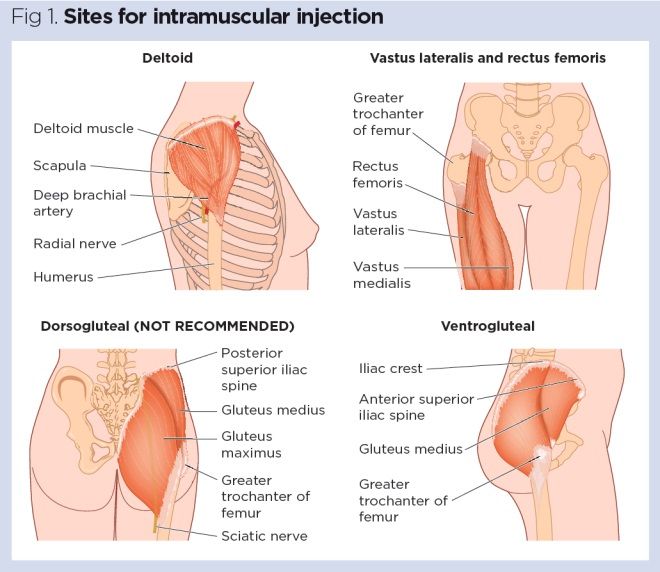
Vier spierplaatsen worden aanbevolen voor IM-toediening (Fig 1, Tabel 1):
- Vastus lateralis;
- Rectus femoris
- deltoïdeus;
- Ventrogluteaal.
traditioneel werd de dorsogluteale (DG) spier gebruikt voor I.m. injecties, maar deze spier bevindt zich in de nabijheid van een groot bloedvat en zenuwen, met ischias een bekende complicatie (Small, 2004)., Bovendien kan de absorptie van geneesmiddelen uit de DG-spier langzamer zijn dan op andere plaatsen en dit kan leiden tot een ophoping van geneesmiddelen in de weefsels en het risico op overdosering (Malkin, 2008). Veel patiënten vinden het gebruik van de DG-site opdringerig en zijn terughoudend om zich uit te kleden om toegang te geven tot het relevante gebied. Om deze redenen wordt de DG muscle niet langer aanbevolen voor IM – injecties-ondanks dit blijven veel verpleegkundigen het gebruiken (Ogston-Tuck, 2014; Walsh en Brophy, 2011; Malkin,2008).,

naalden
Veiligheidsnaalden moeten worden gebruikt voor IM-injecties om het risico op prikletsel te verminderen (Health and Safety Executive, 2013).
naalddikte wordt gemeten in meters (diameter van de naald). Een 21G wordt vaak gebruikt, maar selectie is afhankelijk van de viscositeit van de vloeistof die wordt geïnjecteerd (Dougherty en Lister, 2015). Public Health England (2013) beveelt 23G of 25G naald voor IM vaccins.,
naalden moeten lang genoeg zijn om er zeker van te zijn dat het geneesmiddel in de spier wordt geïnjecteerd; de lengte hangt af van:
- spiermassa;
- gewicht van de patiënt;
- hoeveelheid subcutaan vet.
vrouwen hebben meer onderhuids vet dan mannen (Zaybak et al, 2007) en het gebruik van langere naalden voor patiënten met obesitas moet worden overwogen. PHE (2013) beveelt aan dat een 25mm of 38mm naald wordt gebruikt bij volwassenen.,
traditioneel is aan verpleegkundigen geleerd om enkele millimeters tussen de huid en de naaf van de naald te laten voor het geval de naald breekt tijdens de injectie. Deze praktijk is niet evidence based, kan leiden tot medicatie te worden afgeleverd in de onderhuidse vetlaag en, met moderne single-use naalden, is niet langer nodig (Greenway, 2014).
huidpreparaat
Er is enige discussie over het gebruik van met alcohol geïmpregneerde doekjes om de injectieplaatsen schoon te maken., PHE (2013) suggereert dat, als een patiënt fysiek schoon en in het algemeen in goede gezondheid is, zwabberen van de huid is niet nodig.
bij oudere of immuungecompromitteerde patiënten kan een huidvoorbereiding met een met alcohol geïmpregneerd wattenstaafje worden aanbevolen (70% isopropylalcohol) (Dougherty and Lister, 2015). Volg het lokale beleid.
aspiratie
het is gebruikelijk om een spuit op te zuigen nadat de naald is ingebracht om te controleren of deze zich in een bloedvat bevindt., Hoewel het belangrijk is om te aspireren als de DG – spierplaats wordt gebruikt-vanwege de nabijheid van de bilslagader-is het niet nodig voor andere IM-injectieplaatsen (PHE, 2013; Malkin, 2008).
handschoenen
De Wereldgezondheidsorganisatie (2010, 2009) stelt dat Voor deze procedure geen handschoenen hoeven te worden gedragen als de huid van de gezondheidswerker en de patiënt intact is. Het merkt ook op dat handschoenen niet beschermen tegen naald-prikletsel. Verpleegkundigen moeten de risico ‘ s van individuele patiënten beoordelen (Royal College Of Nursing, 2018) en zich bewust zijn van het lokale beleid voor het gebruik van handschoenen.,
apparatuur
- naalden – waarvan er een een veiligheidsinstrument moet zijn;
- spuit;
- geneesmiddel voor toediening;
- geneesmiddelen toedieningsschema/recept;
- ontvanger of bakje om het geneesmiddel mee te nemen;
- naaldencontainer.
Procedure
- leg de procedure uit en verkrijg toestemming.
- Screen de patiënt om de privacy tijdens de procedure te waarborgen.controleer vóór toediening van het geneesmiddel of de patiënt allergieën heeft.,
- Controleer of het voorschrift correct is, volgens de “vijf rechten” van toediening van geneesmiddelen (kader 2) en het beleid van lokale toediening van geneesmiddelen om het risico op fouten te verminderen.
- was en droog de handen om het risico op infectie te verminderen.
- zet de spuit en naald samen en zuig de benodigde hoeveelheid geneesmiddel uit de ampul. Sommige geneesmiddelen zijn verkrijgbaar in voorgevulde spuiten en de instructies van de fabrikant moeten worden opgevolgd.
- Dispergeer luchtbellen uit de spuit.
- Verander de naald., Dit zal ervoor zorgen dat de naald die voor de injectie wordt gebruikt scherp is, waardoor de pijn wordt verminderd (Agac en Günes, 2011). Er moet een veiligheidstechnische naald worden gebruikt, omdat dit het risico op scherpe letsels vermindert.
- gooi de gebruikte naald weg in een naaldencontainer volgens lokaal beleid.
- plaats de gevulde spuit in een bakje en breng deze naar de patiënt, samen met een naaldencontainer, zodat de gebruikte scherpe voorwerpen onmiddellijk na de procedure kunnen worden weggegooid.
- controleer de identiteit van de patiënt, volgens het lokale geneesmiddelenbeleid.,
- plaats de patiënt comfortabel op de blootgestelde injectieplaats (Fig 1). De plaats wordt beïnvloed door de beoordeling van de patiënt, het medicijn en het te injecteren volume (Tabel 1) (Dougherty and Lister, 2015).
- controleer de plaats op tekenen van oedeem, infectie of huidlaesies. Als een van deze aanwezig zijn, selecteert u een andere site.
- was en droog de handen.
- indien handschoenen na de risicobeoordeling noodzakelijk worden geacht, moeten deze worden toegepast.zorg ervoor dat de huid schoon is en volg het lokale beleid voor huidreiniging.,
- indien reiniging van de huid noodzakelijk wordt geacht, neem gedurende 30 seconden een wattenstaafje met isopropylalcohol en laat 30 seconden drogen (Dougherty and Lister, 2015).
- Informeer de patiënt dat u de procedure gaat uitvoeren. Gebruik afleidings – en ontspanningstechnieken om pijn te verminderen indien nodig (Kader 1).
- Houd de spuit en naald in uw dominante hand en strek de huid voorzichtig rond de injectieplaats met de niet-dominante hand. Dit verdringt het onderhuidse weefsel en helpt naaldinvoer (Dougherty en Lister, 2015).,
- een Z-track techniek kan worden gebruikt om backtracking en lekkage van de injectieplaats te voorkomen (Fig.2).
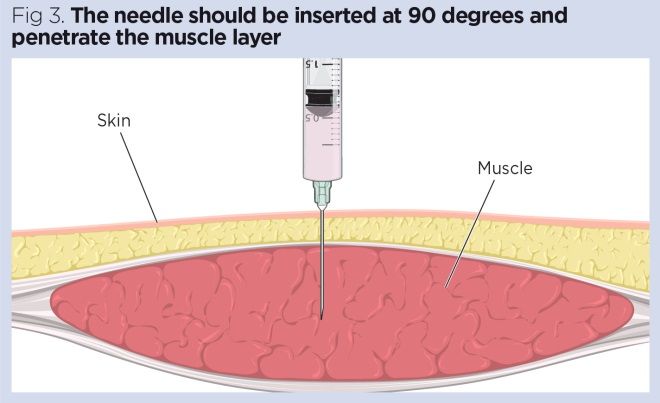
- plaats de naald onder een hoek van 90 graden met een dart-achtige actie. Dit voorkomt onbedoelde indrukken van de zuiger tijdens het inbrengen van de naald (Malkin, 2008) (Fig 3).
- aspiratie om te controleren of de naald zich in een bloedvat bevindt is gewoonlijk niet nodig (PHE, 2013). Aspiratie is alleen vereist wanneer de site van DG wordt gebruikt, wat niet wordt aanbevolen (Greenway, 2014; Malkin, 2008).,
- druk de zuiger langzaam in met een snelheid van 1 ml / 10 Seconden; dit helpt de absorptie van het geneesmiddel en vermindert pijn (Dougherty and Lister, 2015).
- wacht 10 seconden om het geneesmiddel te laten diffunderen in het weefsel en trek dan snel de naald terug (Dougherty and Lister, 2015).
- gooi de scherpe voorwerpen direct in de naaldencontainer en de spuit volgens lokaal beleid.zorg ervoor dat de patiënt zich comfortabel voelt en was uw handen.,
- noteer de toediening op het schema voor het voorschrijven, evenals de toedieningsplaats als herhaalde injecties op dezelfde plaats kunnen leiden tot induratie en abcessen.
- controleer de patiënt op eventuele effecten van het voorgeschreven geneesmiddel en eventuele problemen met de injectieplaats.
kader 2., ‘Five rights’ of medicines administration
- juiste patiënt
- juiste geneesmiddel
- juiste tijd
- juiste dosis
- juiste route