a descoberta de anticorpos imunoglobulina G (IgG) contra proteínas na superfície das células nervosas foi percebida como um grande avanço e mesmo um avanço na neurologia. Os primeiros anticorpos específicos que têm relevância e validade até à data são os contra o receptor de N-metil-D-aspartato (NMDAR) . Estes foram seguidos por aqueles contra o glioma inactivado proteína 1 (LGI1) rico em leucina , proteína-2 associada à contactina (CASPR2) e outros., Estes novos “anticorpos de superfície” são diagnosticados incubando soro diluído ou líquido cefalorraquidiano (LCR) não diluído (ou ligeiramente diluído) com células renais embrionárias humanas transfectadas com os antigénios de interesse . A ligação de anticorpos é visualizada por um anticorpo IgG anti-humano secundário acoplado a um corante que pode ser visualizado sob o microscópio.,
A combinação de quatro propriedades faz com que estes auto-anticorpos tão valioso:
-
a sua síndrome de especificidade,
-
a sua pathogenetic poder explicativo,
-
a freqüência bom susceptibilidade de o associado auto-imune do sistema nervoso central (SNC) síndromes
-
a indicação do tumor subjacente probabilidade (paraneoplastic síndromes).inicialmente, estes anticorpos foram encontrados em adultos. Tornou-se rapidamente claro que eles também ocorrem na infância e são importantes lá ., Para todos os grupos etários, foi demonstrado nos últimos anos que os métodos de detecção de anticorpos têm uma boa sensibilidade. Os problemas de diagnóstico estão principalmente relacionados com a especificidade dos diagnósticos de anticorpos. Por exemplo, a especificidade dos anticorpos das classes de imunoglobulina IgA e IgM para síndromes neurológicos é duvidosa. Atualmente, nenhum diagnóstico deve ser baseado na detecção de anticorpos IgA ou IgM . Outra questão são títulos mínimos de anticorpos para diagnósticos significativos., Para os anticorpos IgG CASPR2, apenas os anticorpos com um nível sérico mínimo de título de 1:128 (ou anticorpos com qualquer título no líquido cefalorraquidiano) são específicos para o diagnóstico de encefalite auto-imune . A validação e interpretação dos achados de anticorpos positivos com base na apresentação clínica é de grande importância para evitar achados falsos positivos.
a lista de anticorpos potencialmente relevantes que é conhecida hoje pode ainda não estar completa, uma vez que o campo ainda é jovem e ainda há relatos de novas associações da faixa etária neuropediátrica ., Os critérios de diagnóstico clínico recentemente publicados para as encefalites auto-imunes são de grande ajuda na identificação de candidatos a testes de anticorpos e na verificação da relevância de uma descoberta de anticorpos. Os critérios devem, como os autores do documento de Posição dizer, na seção “escopo Geral e objetivos”, dizem, ser usado com cautela em pacientes < 5 anos de idade, apresentação clínica pode ser diferente nesta faixa etária .,para além da encefalite auto-imune, que afecta principalmente a matéria cinzenta do SNC, as doenças desmielinizantes podem também ser elucidadas com a ajuda de auto-anticorpos. Crianças e adolescentes que apresentam encefalomielite aguda disseminada (ADEM), mielite ou neurite óptica muitas vezes abrigam anticorpos à glicoproteína oligodendrocítica mielina (MOG). O método mais sensível e específico para detectar estes anticorpos é o uso de células HEK transfectadas por MOG vivas. Este ensaio em células vivas é superior a um ensaio em células fixas comerciais ., Os anticorpos MOG prevêem uma boa resposta à imunoterapia .a série de casos existente mostra as correlações entre as apresentações sindromáticas e os anticorpos administrados na parte superior da Tabela 1. Para uma revisão das encefalites auto-imunes na faixa etária pediátrica, ver .
ArticlesQuadro 1 Características e anticorpos característicos da encefalite auto-imune em crianças e adolescentes. A lista de anticorpos pode não ser exaustiva, pois o campo ainda é jovem e ainda há relatos de novas associações da faixa etária pediátrica., Abreviações são escritos por extenso na lista no começo do artigo a seguir, conhecimento atual e os desafios recentes no diagnóstico e manejo terapêutico de pacientes pediátricos com (suspeita) encefalite auto-imune, são discutidos:
-
Qual o paciente deve ser avaliado em relação a uma potencial encefalite auto-imune?como fazer um trabalho adequado destes doentes? Que frequência têm os anticorpos na população pediátrica?,como tratar os doentes com diagnóstico de encefalite auto-imune?a principal característica das encefalites auto-imunes é a evolução subaguda de combinações de outros sintomas pouco frequentes de sintomas neurológicos, cognitivos e psiquiátricos. As características paraclínicas mais importantes são lesões por imagiologia por ressonância magnética encefalítica (IRM) ou um LCR inflamatório. Os” critérios de Graus “utilizam estas características na sua categoria introdutória de” possível encefalite auto-imune ” (Quadro 2)., Esta definição útil se desenvolveu dentro do adulto neurologia geralmente podem ser aplicados para adolescentes, mas não é sempre totalmente adequada em crianças < 5 anos de idade, porque a sua apresentação podem ser diferentes: Alguns jovens casos, apresentar-se sem o espectro completo dos sintomas (de modo que o aspecto da “mencionados acima sintoma incomum combinação” não é evidente); em outros casos, as características dominantes não são observadas, para adultos (e.g. o maciço de hipertensão arterial em crianças jovens com Morvan síndrome e CASPR2 anticorpos )., Por conseguinte, continua a ser um desafio para a experiência clínica a quem avaliar melhor a suspeita de encefalite auto-imune.
Tabela 2 Critérios para “possível encefalite auto-imune” (simplificado de acordo com o Painel 1 ) o Trabalho de crianças e adolescentes com suspeita de encefalite auto-imune
ressonância magnética e a CSF de diagnóstico são indispensáveis em crianças e adolescentes com suspeita de encefalite auto-imune. Por um lado, ajudam a identificar diagnósticos diferenciais (ex., por outro lado, podem reforçar a suspeita (por exemplo, demonstrando o típico aumento do sinal mediotemporal bilateral T2/FLAIR da encefalite límbica ou identificando auto-anticorpos no LCR, que é crucial para os anticorpos NMDAR). O passo Central de diagnóstico é o teste para anticorpos neurais. Na maioria dos laboratórios, isso é feito hoje por meio de um diagnóstico de painel. “Biochips” containing several fields with differently transfected HEK cells permitting testing for a broad range of surface anticorpo reactivities in one run ., Além disso, são aplicados imunoblots contendo antigénios onconeurais. A razão é que os pacientes pediátricos podem ocasionalmente abrigar anticorpos onconeurais, por exemplo anticorpos Hu na presença de um neuroblastoma . Idealmente, um doseamento baseado em tecidos (geralmente, uma secção do cérebro de roedores) é aplicado paralelamente para identificar anticorpos menos comuns ou potencialmente novos contra antigénios de superfície por uma coloração neuropílica .
uma questão frequente é se é recomendado um soro, um LCR ou uma investigação do par soro-LCR., As razões para restringir potencialmente os materiais de teste são a angústia para os pacientes por uma punção lombar e os custos mais baixos se apenas um em vez de dois materiais é estudado. Nos últimos anos, as autoridades internacionais de diferentes instituições têm recomendado uniformemente a realização de testes simultâneos do LCR e do soro em casos de suspeita de encefalite auto-imune, ver por exemplo . A razão principal é que, em alguns casos, os anticorpos são detectáveis apenas em um dos dois materiais., Por exemplo, os anticorpos NMDAR nem sempre são encontrados no soro ; em contraste, os anticorpos LGI1 ou MOG nem sempre são encontrados no LCR . Exceções à recorrência geral para testar pares de soro CSF podem ser meninas com encefalopatia sugerindo encefalite anti-NMDAR ou encefalite auto-imune pós-herpes. Ambos podem ser diagnosticados por fim testando anticorpos NMDAR no LCR apenas para que o LCR possa ser suficiente. No entanto, a apresentação clínica é muitas vezes ambígua, ou um paciente pode ter outros anticorpos além de anticorpos NMDAR., Um exemplo são anticorpos contra MOG no caso de sobreposições de encefalite anti-NMDAR com distúrbios desmielinizantes . Alguns doentes com uma encefalite definida por anticorpos contra o receptor do ácido γ-aminobutírico-A (GABAAR) podem parecer doentes com encefalite anti-NMDAR. Seriam detectados, na melhor das hipóteses, com um atraso se, inicialmente, apenas fosse efectuado um teste de anticorpos NMDAR. Nesta situação, o anticorpo correto só seria identificado utilizando um bioquímico juntamente com um teste baseado em tecidos., A razão é que as células HEK transfectadas do GABAAR ainda não estão regularmente disponíveis como parte das biochips, mas podem ser facilmente suspeitadas no teste baseado em tecidos e confirmadas em um laboratório de pesquisa.
a frequência dos resultados positivos durante o diagnóstico de rotina no laboratório de anticorpos do centro de epilepsia Bethel, utilizando um amplo painel para anticorpos neurais entre 2011 e 2015, é mostrada na Fig. 1. A figura 2 mostra a distribuição etária dos quatro anticorpos mais comuns., Uma visão geral (contra o NMDAR, LGI1, CASPR2, o AMPAR1/2, o GABABR, o GlyR, GAD65, Hu, Yo, Ri, CV2, amphiphysin, Ma2, e Sox1) através de anticorpos, e associados a síndromes podem ser encontrados na Tabela 3.
Fig. 1 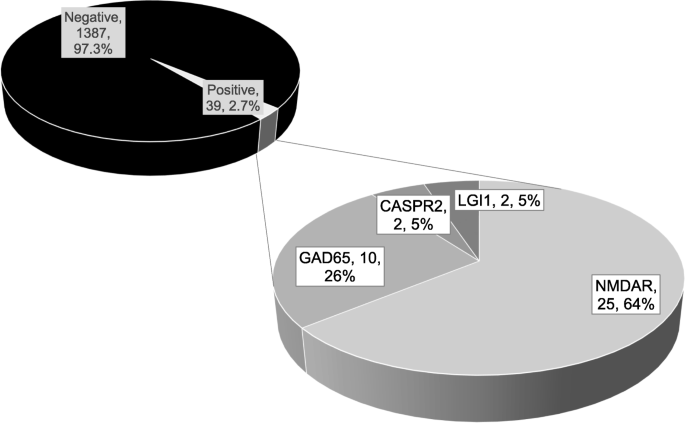
Frequência de resultados positivos de testes de 1426 pacientes < 18 anos nos anos de 2011 a 2015 no anticorpos laboratório de Epilepsia do Centro de Betel. Para cada doente, apenas foram incluídas as primeiras amostras., Números absolutos e percentagens indicadas nos rótulos
Fig. 2 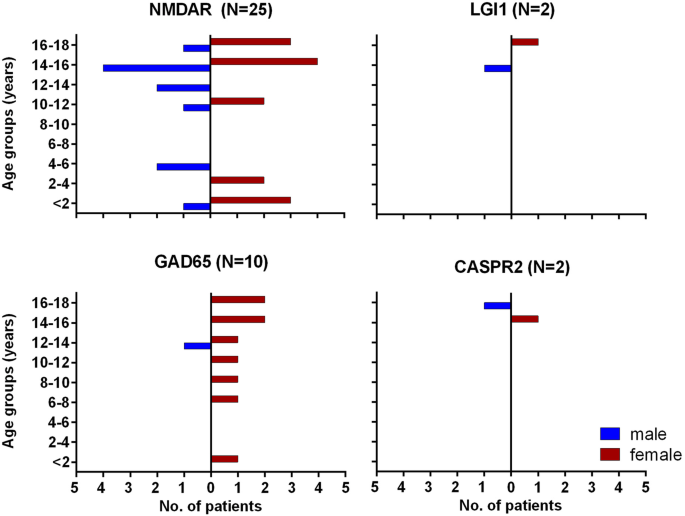
idade e distribuição sexual de doentes com anticorpos positivos. Machos: azuis; fêmeas: vermelhas. Os doentes com anticorpos GAD65 são predominantemente do sexo feminino, enquanto nos outros grupos a relação é igual, mesmo com anticorpos NMDAR (56% do sexo feminino). Apenas uma rapariga (4% de todas as doentes com anticorpos NMDAR) tinha uma doença paraneoplásica com um teratoma ovárico., Os números num estudo pediátrico Chinês recente foram: 61% mulheres (n = 54), um caso com teratoma ovárico (1,1%) . Uma série pediátrica dos EUA (n = 32) teve resultados diferentes: os autores encontraram 81% de pacientes do sexo feminino e 25% de casos paraneoplásticos ., One reason seems to be that African-American patients particularly frequently have paraneoplastic anti-NMDAR encephalitis
Table 3 Antibodies and encephalitic syndromes in children and adolescents An additional note is required for MOG antibodies., Dois aspectos precisam ser considerados aqui: esses anticorpos não são confiavelmente detectados por células fixas e requerem testes de células vivas para resultados ótimos ; portanto, qualquer técnica de bioquímica que inclua células MOG seria suboptimal para sua detecção. Em segundo lugar, os anticorpos MOG têm sido tradicionalmente ligados à doença desmielinizante; existem, no entanto, apresentações encefalíticas com convulsões e lesões neocorticais ou basais dos gânglios, mas sem desmielinização da matéria branca com anticorpos MOG de alto título em adultos . É concebível que tais casos tenham sido subreconhecidos na população pediátrica até agora., Pode-se sugerir tentativamente a realização de testes séricos de anticorpos de MOG através de um teste de células vivas em casos com uma ou mais crises mais lesões de gânglios neocorticais ou basais e resultados negativos com auto-anticorpos neurais no painel bioquímico habitual.
tratamento de crianças e adolescentes com encefalite auto-imune
a maioria dos dados existem sobre o tratamento de doentes com encefalite NMDAR. Internacionalmente, não há diferença na abordagem terapêutica para crianças/adolescentes e adultos . O esquema habitual é o de uma abordagem de imunoterapia de primeira linha e de segunda linha, conforme descrito na Tabela 4., Este conceito foi derivado da análise retrospectiva de 105 pacientes com essa doença . Para além da imunoterapia, são regularmente administrados tratamentos sintomáticos contra convulsões, agitação, problemas autonómicos, etc.;
40% dos doentes necessitam de cuidados intensivos. Além da imunoterapia, é necessário remover os tumores subjacentes (principalmente teratomata ovárico). O resultado da encefalite anti-NMDAR é impressionantemente bom: 81% vivem independentemente 2 anos após o diagnóstico ., Resultados muito semelhantes surgiram de uma coorte pediátrica: 84% dos pacientes tiveram “recuperação completa” em uma série chinesa . Uma observação importante é que o tratamento anterior e a escalada anterior para tratamentos de segunda linha estão associados a melhores resultados em crianças . As autoridades recomendam o escalonamento para a terapêutica de segunda linha após 10-14 dias sem melhoria significativa na terapêutica de primeira linha, especialmente se os pacientes estão na unidade de cuidados intensivos . As recaídas não são invulgares. A taxa de recaída em crianças seguidas durante 1-5 anos foi de 13, 5% ., As recaídas são geralmente mais leves do que o episódio inicial da doença e respondem ainda mais rápido ao tratamento imunológico .
Tabela 4-Primeira linha e terapia de segunda linha em auto-imunes encephalitides de acordo com Recentes em animais de dados sugerem que NMDAR anticorpos, na gravidez a mãe podem atravessar a placenta e pode causar distúrbios neuropsiquiátricos em sua prole .a partir da encefalite anti-NMDAR, a abordagem de primeira linha/segunda linha foi estendida às encefalites com outros anticorpos ., A escalada geralmente não precisa ser feita tão rapidamente quanto com anticorpos NMDAR. Foi recomendado observar o efeito durante 1 a 2 meses antes de passar a uma intervenção de segunda linha . Os doentes com anticorpos IGI1 ou CASPR2 respondem normalmente bem à imunoterapia .
em contraste, anticorpos contra antigénios intracelulares – mais frequentemente contra a descarboxilase 65 kDa do ácido glutâmico (GAD65), raramente contra um antigénio onconeural -, portend um resultado menos favorável. Normalmente, estes pacientes tomam um curso crônico., O cenário mais comum é o desenvolvimento de epilepsia focal farmacoresistente. Felizmente, em muitos casos, os pacientes não se deterioram cronicamente . Quase não existem relatórios sobre terapias imunológicas bem sucedidas em doentes com anticorpos GAD65 .
uma questão em aberto é quanto tempo se deve esperar pelo efeito da terapia de primeira linha completa e de segunda linha. Uma grande série retrospectiva mostrou um número crescente de pacientes melhorando ao longo de 2 anos. Este foi o fim do período observacional . Por conseguinte, são possíveis melhorias posteriores., Recentemente, agentes como tocilizumab ou bortezomib têm sido defendidos como terapias de terceira linha, especialmente para a encefalite anti-NMDAR grave. Este apoio provém de estudos de casos . Permanece aberto à discussão o quão grande era a influência desses novos agentes na polifarmação imunológica.para a encefalite de Bickerstaff, uma revisão recente encontrou nos dados publicados uma boa resposta à aplicação predominante de Imunoglobulinas intravenosas (IVIG) seguidas de esteróides e troca de plasma, se necessário ., With MOG-antibodies, therapy is based on better studied conditions like neuromyelitis optica spectrum disease with aquaporin-4 antibodies. One uses corticosteroids, IVIG, immunosuppressants (like mycophenolate mofetil, azathioprine or methotrexate) and rituximab. All these interventions seem associated with a reduction in relapse rate .
-

